
In sintesi:
- La gestione sicura a casa di un paziente complesso richiede protocolli operativi chiari, non improvvisazione.
- La badante è un supporto prezioso per l’assistenza di base, ma le prestazioni sanitarie sono di competenza esclusiva dell’infermiere.
- Conoscere le differenze tra ADI pubblica e infermiere privato è cruciale per garantire la continuità assistenziale, specialmente nei weekend.
- Monitorare parametri come la saturazione o gestire presidi come cateteri e flebo richiede procedure precise per evitare emergenze.
Il momento delle dimissioni ospedaliere è un misto di sollievo e ansia. La porta di casa si chiude e, con essa, inizia la vera sfida: gestire una situazione clinicamente complessa in un ambiente non sanitario. La prescrizione per l’Assistenza Domiciliare Integrata (ADI) è il primo passo, ma è solo l’inizio di un percorso. Spesso, le famiglie si trovano a navigare a vista, bombardate da consigli generici come “chiami il medico” o “controlli che stia bene”, senza avere strumenti pratici per agire.
L’approccio comune si limita a vedere l’ADI come un servizio da ricevere passivamente. Ma se la vera chiave per la sicurezza del paziente e la serenità del caregiver fosse cambiare prospettiva? Se la famiglia, guidata da un piano chiaro, potesse trasformarsi da spettatore preoccupato a “case manager” informato? Questo non significa sostituirsi ai professionisti, ma diventare un partner attivo e competente nel piano di cura. Significa sapere esattamente cosa osservare, come agire in situazioni specifiche e, soprattutto, chi chiamare e quando.
Questo articolo non è una semplice lista di prestazioni. È un manuale operativo. Affronteremo le domande più critiche e spaventose che ogni famiglia si pone, fornendo non solo risposte, ma veri e propri protocolli decisionali e procedure di sicurezza. Dall’interpretazione di un valore di saturazione alla gestione di una flebo, dalla distinzione legale dei ruoli alla scelta strategica tra pubblico e privato, ogni sezione è pensata per darvi il controllo operativo della situazione.
Per navigare con efficacia tra le complesse dinamiche dell’assistenza domiciliare, abbiamo strutturato questo manuale in sezioni tematiche che rispondono alle domande più urgenti. Il seguente sommario vi guiderà attraverso i protocolli operativi essenziali.
Sommario: Il vostro manuale operativo per l’assistenza domiciliare
- Perché il materasso ad aria non basta se non giri il paziente ogni 2 ore?
- Come gestire una flebo a casa in sicurezza senza chiamare il 118?
- ADI gratuita ASL o infermiere privato: chi arriva prima nel weekend?
- L’errore di manipolare il sacchetto delle urine senza guanti o disinfezione
- Quando chiamare il medico se la saturazione scende sotto il 90%?
- Perché la badante non può fare medicazioni o mobilizzazioni complesse?
- Ticket SSN o visita privata: quale scegliere per un controllo urgente?
- Casa o RSA: come decidere il meglio per gli anziani non autosufficienti?
Perché il materasso ad aria non basta se non giri il paziente ogni 2 ore?
L’acquisto o il noleggio di un materasso antidecubito a pressione alternata genera spesso una falsa sensazione di sicurezza. Si pensa che il presidio, da solo, possa risolvere il problema delle lesioni da pressione. In realtà, il materasso è un ausilio fondamentale, ma non sostituisce la pratica più importante: il riposizionamento programmato del paziente. La pressione prolungata su un’area cutanea, anche con un materasso specifico, riduce l’afflusso di sangue e ossigeno ai tessuti, portando alla necrosi e alla formazione della piaga.
La movimentazione regolare è l’unica strategia realmente efficace. Le linee guida cliniche sono chiare: il cambio posturale deve avvenire ogni 2 ore, anche di notte. Questo interrompe il ciclo di pressione e permette ai tessuti di re-irrorarsi. Anche studi specifici, come quello di Defloor, hanno evidenziato che posticipare il riposizionamento a 4 ore, pur usando materassi avanzati, aumenta l’incidenza di lesioni rispetto al protocollo standard delle 2 ore.
Il ruolo del caregiver o della famiglia è quindi quello di supervisionare e garantire l’applicazione di un piano di mobilizzazione rigoroso, che l’infermiere ADI imposterà. Un protocollo di mobilizzazione efficace include i seguenti passaggi:
- Valutare il rischio del paziente utilizzando scale validate (es. Braden, Norton) fornite dall’infermiere.
- Programmare e documentare rotazioni posturali (es. decubito laterale destro, supino, laterale sinistro) su un diario orario.
- Utilizzare ausili come teli ad alto scorrimento per spostare il paziente senza frizioni sulla pelle.
- Ispezionare la cute ad ogni cambio, prestando attenzione ad arrossamenti che non scompaiono alla pressione del dito.
- Assicurare l’idratazione e la nutrizione del paziente, fattori chiave per la salute della pelle.
Ignorare questo protocollo, confidando solo nella tecnologia del materasso, è l’errore più comune e pericoloso, che può vanificare ogni sforzo e causare sofferenze evitabili al paziente.
Come gestire una flebo a casa in sicurezza senza chiamare il 118?
La presenza di una terapia infusionale a domicilio può essere fonte di grande ansia. È fondamentale comprendere che il ruolo del familiare non è quello di “gestire” la flebo in senso tecnico, ma di “sorvegliare” il suo corretto funzionamento secondo le indicazioni dell’infermiere. La gestione clinica (preparazione, cambio, sospensione) è un atto infermieristico. La sorveglianza, invece, è un compito che, se ben istruito, può essere delegato.
L’obiettivo è intercettare precocemente i segnali di un problema per poter allertare l’infermiere di riferimento, non il 118, che va contattato solo in caso di reazioni avverse gravi e improvvise. Un’attenta osservazione permette di risolvere la maggior parte delle anomalie con una semplice chiamata all’infermiere ADI o privato. L’immagine seguente mostra il punto focale del controllo: il gocciolatore e il punto di inserzione.
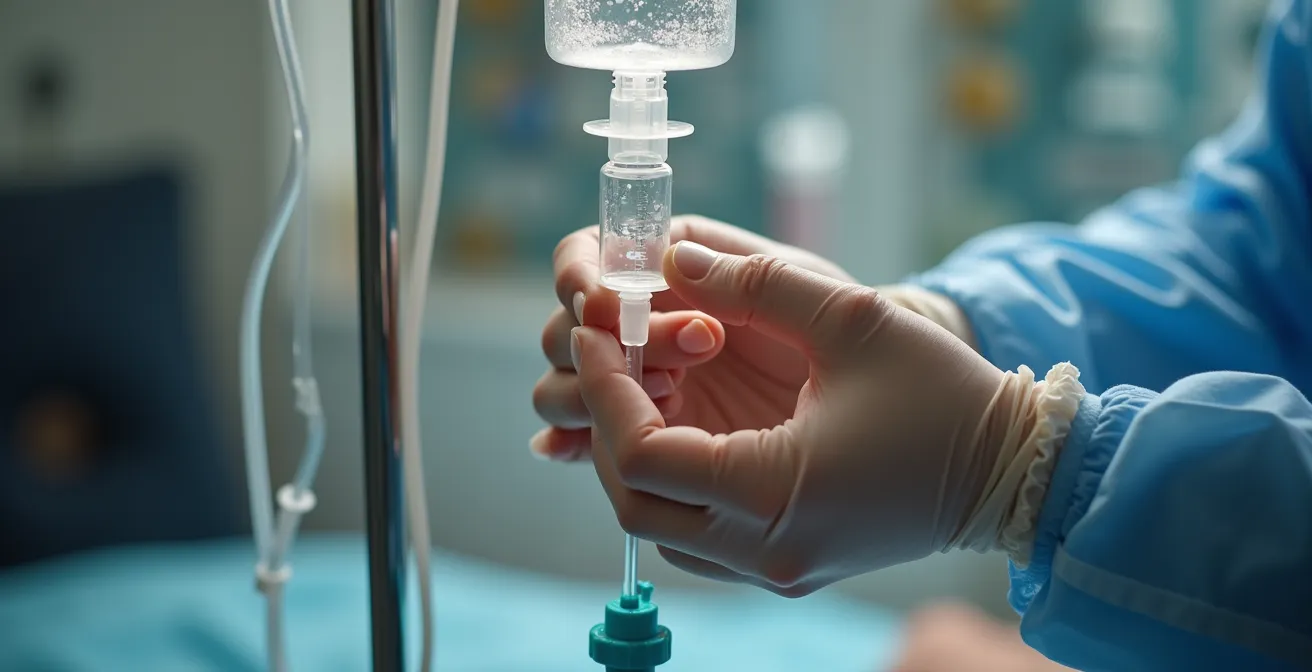
Come si può vedere, la sorveglianza si concentra su elementi visibili e tangibili. Un protocollo di controllo orario, insegnato dall’infermiere, è il miglior strumento di sicurezza. Ecco i punti essenziali da verificare:
- Velocità di infusione: Verificare che il numero di gocce al minuto sia quello impostato dall’infermiere. Un cambiamento improvviso (troppo veloce o fermo) è il primo segnale da comunicare.
- Punto di inserzione: Controllare che l’area intorno all’ago o alla cannula non sia gonfia (stravaso), arrossata, calda o dolente. Questi sono segni di flebite o infezione.
- Feedback del paziente: Chiedere attivamente se avverte dolore, bruciore o fastidio nella zona di inserzione o lungo la vena.
- Integrità del circuito: Assicurarsi che la medicazione sia pulita, asciutta e ben adesa e che non ci siano perdite lungo il tubo.
- Livello del flacone: Monitorare la quantità di liquido rimanente per anticipare la necessità di un cambio e avvisare l’infermiere per tempo.
Documentare questi controlli su un diario aiuta a fornire informazioni precise all’infermiere, trasformando l’ansia in gestione proattiva e sicura.
ADI gratuita ASL o infermiere privato: chi arriva prima nel weekend?
Questa è una delle domande più critiche e una delle principali fonti di stress per le famiglie. La risposta breve è: dipende dall’urgenza e dal piano assistenziale. L’Assistenza Domiciliare Integrata (ADI) fornita dal Servizio Sanitario Nazionale è un diritto per chi ne ha i requisiti, ma opera secondo piani programmati e con risorse definite. Un infermiere privato, invece, opera su richiesta diretta e con flessibilità quasi totale.
L’ADI pubblica garantisce la continuità delle cure essenziali anche nel weekend, ma spesso si limita alle prestazioni non differibili definite nel Piano Assistenziale Individuale (PAI). Un peggioramento improvviso o una necessità non prevista potrebbero non trovare una risposta immediata. Secondo i dati del monitoraggio PNRR di AGENAS, la copertura dell’assistenza domiciliare sta aumentando, ma la prontezza su chiamata, specialmente nei festivi, resta una sfida logistica. Come ha sottolineato il Ministro della Salute Orazio Schillaci, anche se a livello nazionale è stato raggiunto l’obiettivo di superare l’8% di assistiti over 65 in assistenza domiciliare, la gestione delle urgenze del weekend rimane complessa.
L’infermiere privato colma questo gap. La sua forza è la disponibilità immediata. Una chiamata e, nel giro di poche ore, può essere a domicilio per gestire un problema acuto. Questa flessibilità, però, ha un costo. La seguente tabella mette a confronto i due modelli su criteri operativi.
| Criterio | ADI Pubblica ASL | Infermiere Privato |
|---|---|---|
| Costo | Gratuito con prescrizione medica | 14-25€/ora + IVA (detraibile 19%) |
| Tempi attivazione weekend | Solo urgenze entro 24h | Disponibilità immediata su chiamata |
| Prestazioni coperte | Piano assistenziale predefinito | Qualsiasi prestazione richiesta |
| Continuità assistenziale | Limitata a orari programmati | Anche H24 se concordato |
| Procedura attivazione | Richiesta MMG + valutazione UVM | Contatto diretto, nessuna burocrazia |
La scelta strategica non è “o uno o l’altro”, ma “quando l’uno e quando l’altro”. Molte famiglie utilizzano un modello ibrido: si affidano all’ADI per l’assistenza programmata e tengono il contatto di un infermiere privato di fiducia come “assicurazione” per le emergenze del weekend o per prestazioni non coperte dal PAI.
L’errore di manipolare il sacchetto delle urine senza guanti o disinfezione
La gestione del catetere vescicale e del relativo sacchetto di raccolta è una delle operazioni più comuni e, purtroppo, una delle più sottovalutate in termini di rischio infettivo. L’errore più grave è considerare le urine, specialmente in un paziente allettato e fragile, come un semplice liquido di scarto. In realtà, il sistema catetere-sacchetto è un potenziale veicolo di infezioni temibili, sia per il paziente (infezioni ascendenti) sia per l’ambiente domestico.
Manipolare il rubinetto di svuotamento senza guanti è un errore critico. I batteri presenti sulla superficie del sacchetto o sul pavimento possono contaminare le mani del caregiver. Queste mani, a loro volta, toccheranno maniglie, interruttori, e altre superfici, diffondendo microrganismi come l’Escherichia Coli in tutta la casa e aumentando il rischio di infezioni crociate per tutti i membri della famiglia. Altrettanto grave è non disinfettare il rubinetto dopo l’uso, lasciando una porta aperta ai batteri per risalire verso la vescica del paziente.
Per trasformare questa operazione rischiosa in una procedura sicura, è necessario seguire un protocollo rigoroso, che ogni infermiere dovrebbe insegnare alla famiglia. Non è una questione di abilità, ma di metodo. La procedura corretta si articola in 5 passaggi sequenziali:
- PREPARA: Prima di iniziare, predisporre su una superficie pulita tutto il materiale necessario: guanti monouso, una salvietta o un panno pulito, il contenitore graduato per la raccolta e una soluzione disinfettante.
- INDOSSA: Indossare i guanti monouso. Questo è un passaggio non negoziabile prima di toccare qualsiasi parte del sistema di drenaggio.
- SVUOTA: Aprire il rubinetto di scarico dirigendo il flusso nel contenitore, facendo massima attenzione a non far toccare il rubinetto con i bordi del contenitore o altre superfici.
- PULISCI: Dopo aver richiuso il rubinetto, disinfettarlo accuratamente con una garza imbevuta di soluzione antisettica prima di riposizionarlo nel suo alloggiamento.
- SMALTISCI E LAVA: Togliere i guanti, smaltirli, e procedere a un accurato lavaggio delle mani con acqua e sapone.
Seguire questo protocollo ad ogni svuotamento protegge il paziente da gravi infezioni del tratto urinario e tutela la salute di tutta la famiglia.
Quando chiamare il medico se la saturazione scende sotto il 90%?
Il saturimetro è diventato uno strumento comune nelle case, ma la sua apparente semplicità nasconde la necessità di un’interpretazione corretta e di un protocollo d’azione preciso. Un valore di saturazione di ossigeno (SpO2) inferiore al 90% in un paziente a riposo è un segnale d’allarme che non deve mai essere ignorato, ma che non sempre richiede una chiamata immediata al 118. La gestione corretta di questa situazione si basa su una sequenza logica di azioni.
Il primo passo è non farsi prendere dal panico e verificare la correttezza della misurazione: il dito è freddo? Lo smalto sulle unghie interferisce? Il paziente si sta muovendo? Una volta confermato il valore basso, è necessario agire immediatamente per tentare di migliorarlo. La postura del paziente gioca un ruolo cruciale: una posizione seduta e ben eretta permette ai polmoni di espandersi meglio rispetto a una posizione sdraiata o curva. L’immagine seguente illustra un momento di monitoraggio calmo e controllato, che è l’obiettivo da raggiungere.

Di fronte a un valore di SpO2 inferiore a 90%, il protocollo operativo da seguire, prima ancora di alzare il telefono, è il seguente:
- Migliorare la postura: Posizionare immediatamente il paziente seduto sul letto o su una sedia, con il busto eretto e le spalle rilassate. Questo semplice gesto può aumentare l’espansione della cassa toracica e migliorare la ventilazione.
- Guidare la respirazione: Invitare il paziente a eseguire una serie di 5-10 respiri lenti e profondi. Si può scandire il ritmo contando: “inspira per 4 secondi… espira per 4 secondi”. Questo aiuta a ottimizzare gli scambi gassosi.
- Rimisurare e valutare: Dopo 3-5 minuti di queste manovre, rimisurare la saturazione. A questo punto, si aprono due scenari:
- Se il valore è risalito sopra il 90% e il paziente si sente meglio, la situazione è rientrata ma va comunque segnalata al medico o all’infermiere ADI alla prima occasione utile.
- Se il valore non migliora o peggiora, è il momento di chiamare il medico curante.
- Quando chiamare il 118: L’intervento del servizio di emergenza è necessario se la saturazione scende sotto l’85%, o se il valore basso si associa a grave difficoltà respiratoria, colorito bluastro delle labbra (cianosi) o stato di confusione mentale.
Comunicare al medico o al 118 non solo il valore, ma anche le azioni intraprese e i risultati ottenuti, fornisce un quadro clinico molto più utile per decidere i passi successivi.
Perché la badante non può fare medicazioni o mobilizzazioni complesse?
Questa è una delle aree di maggior confusione e rischio nella gestione domiciliare. La badante è una figura di supporto fondamentale per l’assistenza alla persona (igiene, alimentazione, compagnia, mobilizzazione semplice), ma non è una figura sanitaria. La legge italiana è estremamente chiara su questo punto: qualsiasi atto che rientri in una professione sanitaria (come quella infermieristica) può essere svolto solo da personale abilitato e iscritto a un albo.
Chiedere o permettere a una badante di eseguire una medicazione, somministrare un’iniezione o effettuare una mobilizzazione complessa post-chirurgica non è solo inappropriato, è illegale. Espone la badante al rischio di denuncia per esercizio abusivo della professione e, cosa ancora più grave, la famiglia a una corresponsabilità legale in caso di danno al paziente.
L’esercizio abusivo di una professione sanitaria espone la famiglia a corresponsabilità legale in caso di danno al paziente
– Art. 348 Codice Penale, Codice Penale Italiano – Esercizio abusivo di una professione
La distinzione non è formale, ma sostanziale. L’infermiere, quando esegue una medicazione, non applica solo una garza: valuta la ferita, sceglie il materiale più adatto, riconosce i segni di infezione e agisce di conseguenza. La badante, anche con le migliori intenzioni, non possiede queste competenze. La tabella seguente chiarisce i confini.
| Attività consentite alla badante | Attività riservate all’infermiere |
|---|---|
| Igiene personale quotidiana | Medicazioni semplici e complesse |
| Preparazione e somministrazione pasti | Somministrazione farmaci per via parenterale |
| Aiuto nella deambulazione semplice | Mobilizzazioni complesse post-chirurgiche |
| Compagnia e supporto emotivo | Gestione cateteri e stomie |
| Pulizie domestiche leggere | Rilevazione parametri vitali con interpretazione |
| Segnalazione cambiamenti al caregiver | Valutazione clinica e pianificazione assistenziale |
Caso Pratico: Formazione della badante come osservatore qualificato
Una famiglia di Milano ha trasformato questo limite in un’opportunità. Invece di chiedere alla badante di agire, l’hanno formata, in collaborazione con l’infermiere ADI, a osservare e segnalare. Utilizzando una checklist visiva con foto, la badante è diventata un sensore prezioso per riconoscere segnali di allarme precoci (arrossamenti, respiro affannoso, confusione). Questo approccio ha permesso di ridurre le complicanze grazie a interventi infermieristici più tempestivi, dimostrando che il ruolo corretto della badante è quello di “osservatore qualificato”, non di “infermiere improvvisato”.
Piano di Audit delle Competenze: Verificate i Ruoli a Casa Vostra
- Elencare tutte le prestazioni di cura attualmente necessarie al paziente (es. igiene, mobilizzazione, somministrazione farmaci, medicazioni).
- Per ogni prestazione, inventariare chi la esegue di fatto (familiare, badante, infermiere ADI, infermiere privato).
- Confrontare l’inventario con la tabella delle competenze legali: la persona che esegue l’atto è qualificata per farlo?
- Identificare le aree a rischio: ci sono mansioni sanitarie svolte da personale non sanitario? Queste sono le vostre “bandiere rosse”.
- Stabilire un piano d’azione: ri-allocare immediatamente le mansioni a rischio a un infermiere qualificato (attivando ADI o privato) e definire con la badante il suo ruolo di sorveglianza e segnalazione.
Ticket SSN o visita privata: quale scegliere per un controllo urgente?
Di fronte a un peggioramento o a un dubbio che non sembra abbastanza grave per il Pronto Soccorso ma troppo urgente per attendere i tempi di una prenotazione tramite CUP, la famiglia si trova a un bivio: tentare la via del Servizio Sanitario Nazionale o rivolgersi direttamente a un professionista privato? La risposta dipende da una valutazione rapida di tre fattori: gravità, tempo e obiettivo.
Il sistema pubblico (Medico di Medicina Generale, Guardia Medica, prenotazione con impegnativa) è il percorso di riferimento per la gestione ordinaria e le emergenze gravi. Tuttavia, può avere tempi di risposta non compatibili con un’esigenza “sub-acuta”, ovvero un problema che necessita di una valutazione in 12-24 ore. In Italia, non a caso, circa il 20% della spesa per assistenza infermieristica è sostenuta privatamente, spesso proprio per colmare questi gap di tempestività.
La scelta privata (visita domiciliare a pagamento, teleconsulto) offre una risposta quasi immediata, ma ha un costo. Non si tratta di stabilire quale sistema sia “migliore”, ma di utilizzare entrambi in modo strategico, come un vero case manager. Per decidere rapidamente, si può utilizzare un semplice albero decisionale:
- Pericolo di vita immediato (dolore toracico, grave difficoltà respiratoria, perdita di coscienza): La scelta è una sola e non negoziabile → Chiamare il 118.
- Problema acuto nel weekend o di notte (febbre alta, dolore controllabile, vomito): La risorsa corretta è la → Guardia Medica territoriale (Servizio di Continuità Assistenziale).
- Peggioramento di una condizione nota che richiede una valutazione rapida (es. un’infezione della ferita, un dubbio su un farmaco, un calo pressorio): Questa è l’area grigia. Se il MMG non è raggiungibile o non può intervenire a breve, la → Visita privata o il teleconsulto sono la soluzione più rapida e sicura.
- Necessità di un documento urgente (certificato per l’INPS, rinnovo piano terapeutico non differibile): Spesso la burocrazia non attende. La via più veloce è quasi sempre la → Visita privata.
- Controllo programmabile e non urgente (follow-up, esami di routine): Questo è il campo d’elezione del SSN → Prenotazione tramite CUP con impegnativa e pagamento del ticket.
Utilizzare questo schema mentale permette di canalizzare l’esigenza verso la risorsa giusta, ottimizzando tempi e costi e, soprattutto, garantendo al paziente la risposta più adeguata nel minor tempo possibile.
Da ricordare
- Avere un protocollo: La sicurezza del paziente complesso a casa non si basa sull’istinto, ma sull’applicazione rigorosa di protocolli operativi per ogni situazione a rischio.
- Distinguere i ruoli: Comprendere e rispettare i confini legali e professionali tra infermiere, badante e familiare è il fondamento di un’assistenza sicura e legale.
- La sostenibilità del caregiver è cruciale: Scegliere tra casa e RSA, o integrare soluzioni ibride come il ricovero di sollievo, non è un fallimento ma una scelta strategica per garantire cure di qualità a lungo termine.
Casa o RSA: come decidere il meglio per gli anziani non autosufficienti?
Arriva un momento nel percorso di cura in cui l’assistenza domiciliare, anche se ben strutturata, potrebbe non essere più sufficiente o sostenibile. Di fronte a un aumento della complessità assistenziale o all’esaurimento delle energie del caregiver, si pone la domanda più difficile: continuare a casa o considerare il ricovero in una Residenza Sanitaria Assistenziale (RSA)? Questa non è una scelta tra “amore” e “abbandono”, ma una valutazione strategica su quale ambiente possa offrire la miglior qualità di vita e sicurezza per il paziente in quella specifica fase.
Le stime di Italia Longeva indicano che il numero di anziani con malattie croniche gravi è in costante aumento, e si prevede che raggiungeranno gli 8 milioni entro il 2030. Questo significa che sempre più famiglie si troveranno di fronte a questa decisione. Per prenderla in modo informato e non emotivo, è utile usare una matrice di valutazione che confronti le due opzioni su dimensioni oggettive.
| Dimensione | Casa con ADI/badante | RSA |
|---|---|---|
| Sicurezza medica H24 | Limitata agli orari programmati | Garantita con personale presente |
| Opportunità socializzazione | Dipende dal contesto familiare | Attività strutturate quotidiane |
| Autonomia conservata | Massima nel proprio ambiente | Limitata da routine istituzionale |
| Sostenibilità caregiver | Alto carico fisico ed emotivo | Alleggerimento totale del carico |
| Costi netti mensili | 1.500-2.500€ (con detrazioni) | 2.000-3.500€ (parzialmente deducibili) |
Esiste anche una terza via, spesso ignorata: l’approccio ibrido. Il ricovero di sollievo, ad esempio, permette al caregiver di “staccare la spina” per un periodo definito, sapendo che il proprio caro è assistito in un ambiente protetto. Questa soluzione può essere la chiave per rendere sostenibile l’assistenza domiciliare a lungo termine.
Una famiglia lombarda ha optato per ricoveri di sollievo periodici (15 giorni ogni 3 mesi) in RSA per il proprio anziano con demenza. Questo approccio ibrido permette al caregiver principale di ricaricarsi mantenendo l’anziano prevalentemente a casa. La famiglia riferisce: ‘È stata la salvezza del nostro equilibrio familiare, senza sensi di colpa perché temporaneo’.
La decisione finale dovrebbe basarsi su una valutazione onesta delle necessità del paziente, dei limiti del contesto domestico e, soprattutto, della sostenibilità fisica ed emotiva di chi presta le cure. Un caregiver esaurito non può fornire un’assistenza di qualità.
Domande frequenti sulla gestione dei presidi a domicilio
Quali sono i rischi nel manipolare il sacchetto delle urine senza protezioni?
I batteri come E. Coli possono trasmettersi alle mani e contaminare maniglie, interruttori e superfici domestiche, creando un serio rischio infettivo per tutta la famiglia, oltre che per il paziente stesso attraverso infezioni ascendenti.
Cosa osservare nelle urine durante lo svuotamento?
È fondamentale osservare quattro aspetti: il colore (che dovrebbe essere giallo paglierino), la limpidezza (l’assenza di sedimenti o torbidità), la quantità (almeno 30ml/ora come indicatore di una buona diuresi) e l’odore (un odore forte e anomalo può indicare un’infezione).
Quando è necessario segnalare un’anomalia all’infermiere?
La segnalazione all’infermiere di riferimento (ADI o privato) deve essere immediata in presenza di urine torbide, maleodoranti, con tracce di sangue (ematuria), o se la quantità prodotta nelle 24 ore è significativamente bassa (inferiore a 500ml).